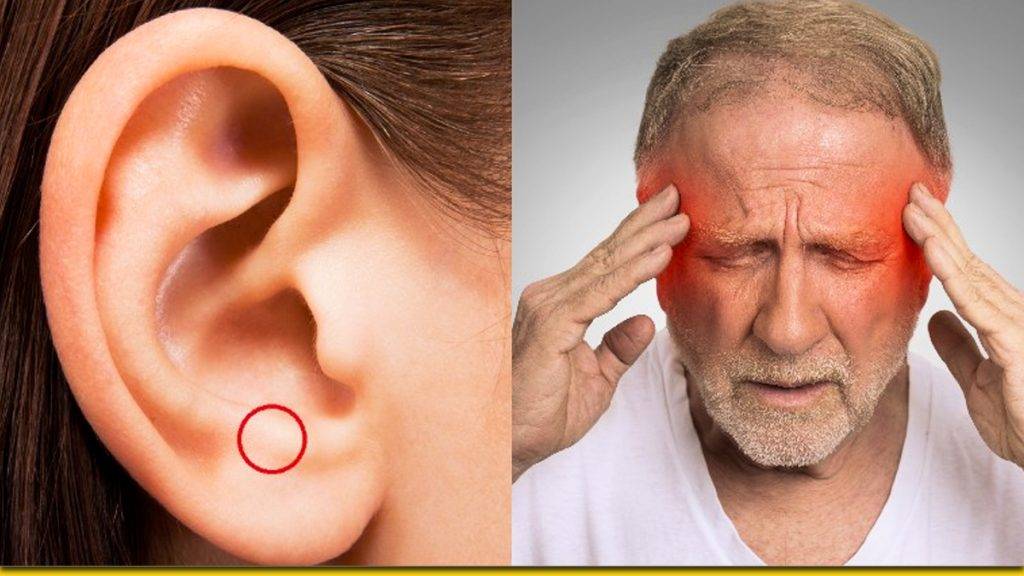
Как лечить субъективный шум в ушах
Лечение состоит из комплекса мероприятий. Прежде всего, врач выписывает лекарства: вазоактивные, ноотропные, мышечные релаксанты, витамины и пр. Если природа возникновения шума неврологическая, сурдолог отправляет вас к психиатру, чтобы тот назначил нейролептики или транквилизаторы.
Также сурдолог может назначить операцию, если обнаружит в ухе патологию. Крайне редко хирургическое вмешательство показано при заболеваниях вегетативной нервной системы. В этом случае врачи механически воздействуют на нервы шейного отдела или барабанной плоскости.
Еще один метод лечения — слухопротезирование. Его применяют, если есть тенденция к снижению слуха. Слуховой аппарат усиливает внешние звуки, тем самым маскируя субъективные ощущения шума.
Новым словом в лечении тиннитуса стала Notch-терапия, она облегчает состояние без маскировки за счет подавления нейральной гиперактивности латеральным торможением. Реализована эта функция в слуховых аппаратах Signia primax.
От операций все чаще отказываются в пользу слухопротезирования
Почему возникает тиннитус
Не всегда шум в ушах аномальный. В некоторых случаях он связан с самовыслушиванием звуков организма: вы слышите, как сокращаются мышцы, течет кровь, двигаются связки и суставы. В этом случае диагноз – объективный шум в ушах. В отличие от субъективного, он регистрируется аппаратурой. Однако этот диагноз скорее исключение, чем правило. В большинстве случаев у пациентов тиннитус. Причины его возникновения следующие:
- ушные заболевания: отит, тугоухость, опухоли барабанной перепонки, серная пробка и пр.;
- опухоли мозга;
- отравление лекарствами, бензолом или метиловым спиртом;
- болезни шейного отдела позвоночника;
- последствия от вибрации и шума на работе (производство, музыка);
- метаболические болезни: сахарный диабет, гепатит, гипертиреоз;
- шизофрения, рассеянный склероз, глубокая депрессия.
Нередко причиной субъективного шума в ушах становится травма головы.
При каждом заболевании звук выражается по-своему. При сенсоневральной тугоухости он разной тональности и интенсивности. При кондуктивной – низкочастотный со стойким ощущением заложенности уха. При внутричерепных опухолях шум непостоянный, долбящий, усиливается при головной боли или смене положения тела. Для сосудистых заболеваний характерен пульсирующий звон.
Осложнения
Любое воспаление уха без лечения может вызвать хронизацию процесса, а хронический отит довольно проблематичен в лечении. Одно из опасных осложнений – стойкое снижение слуха.
Нелеченный наружный отит может вызвать развитие фурункула наружного слухового прохода. Это гнойное воспаление, которое может осложниться сепсисом и тромбозом подкожных вен.
Также из наружного уха инфекция может попасть в среднее, а средний отит может осложниться менингитом, абсцессом мозга, мастоидитом.
Как только вы вернетесь из отпуска, необходимо обратиться к врачу, который назначит вам правильное лечение.
Потеря слуха из-за шума на работе
В России уровень допустимого шума на производстве установлен законодательно – 80 дБА. Работодатель не всегда выдерживает это значение, ведь шум от стройки или в лаве, где добывают уголь, не регулируется по желанию. Самые «убойные» сочетания – шумовые и вибрационные. По статистике, 25 % выявленных профессиональных заболеваний связано с воздействием вибрации и шума.
Тем не менее защитить работников от негативного воздействия можно: выдавать наушники и беруши, разрешать им делать частые перерывы во время смены, проверять оборудование на наличие вибраций, обязывать сотрудников проходить медицинский осмотр за счет компании.
Из-за длительного воздействия на уши монотонного шума вкупе с вибрацией происходят дегенеративные изменения волосковых клеток спирального органа – улитки. Далее патология продвигается вверх, повреждается спиральный ганглий и проводящие пути слухового анализатора. Слух падает, но не стремительно. Поэтому долгие годы у работников нет жалоб. Выявляется тугоухость, как правило, на очередном медосмотре.
Потерять слух на работе могут машинисты, пилоты, музыканты, специалисты легкой и тяжелой промышленности, строители.
Другие неприятные симптомы ушных патологий
Помимо боли, могут наблюдаться и другие явления. Например, высокочастотные звуки воспринимаются хуже, чем низкочастотные, то есть они становятся как будто бы приглушёнными, нечёткими. Особенно страдают звенящие согласные: «с», «ч», «ш», «з», «ц». Они становятся самыми проблематичными для восприятия. Со временем начинают хуже восприниматься и низкочастотные звуки.
В целом возникают неудобные ситуации из-за того, что человек не может разобрать речь собеседника, она кажется ему тихой, гулкой и недостаточно внятной. После прослушивания музыки человек ещё некоторое время чувствует шум в ушах. Часто бывает так, что удалённые звуки, даже громкие, слышатся хуже, чем близкие. После того как человек снимает наушники, начинается мигрень, а перед глазами могут появляться «мошки» и круги.

Рожистое воспаление ушной раковины
Острое рожистое воспаление относится к инфекционным заболеваниям и вызывается пиогенным стрептококком, позднее может присоединяться и другая флора. При таком воспалении есть симптомы поражения кожного покрова и общевоспалительный синдром – слабость, повышение температуры, озноб. Провоцирующие болезнь факторы: снижение иммунитета, ссадины и ожоги кожи, купание в загрязнённых водоёмах, контакт с носителем пиогенного стрептококка или заболевшим. В зависимости от глубины поражения кожного покрова выделяют три формы:
- Эритематозная, когда возникает боль, покраснение кожи (она имеет «лакированный» вид) слегка возвышается над уровнем здоровой кожи и имеет с ней чёткую границу.
- Буллёзная форма, более тяжелая, характеризуется таким же, как и при эритематозной форме, поражением кожи, но с образованием крупных пузырей над поверхностью кожи с прозрачным или мутным содержимым.
- Некротическая форма. При данной форме происходит глубокое поражение кожи, вплоть до сетчатого и сосочкового слоя, образуются глубокие язвы с гнойными налётами. За счёт присоединения различной микрофлоры протекает тяжелее, чем другие формы. Обычно пациентам с этой формой требуется хирургическая обработка участков некроза.
Что делать, если болят уши
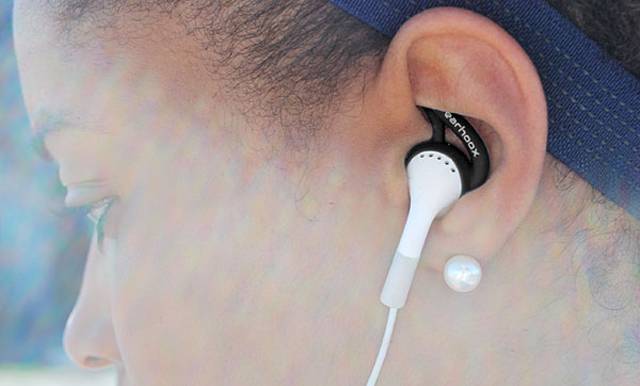
Разумеется, не каждый может кардинально принять решение полностью отказаться от наушников, тем более, многим они нужны по работе. Но есть варианты, как ими пользоваться с максимальной безопасностью для собственного слуха.
Самый высокий уровень громкости из допустимого — 60 дБ. Однако рекомендую не рисковать и не доходить до этой отметки, а слушать музыку в пределах 30–40 дБ.
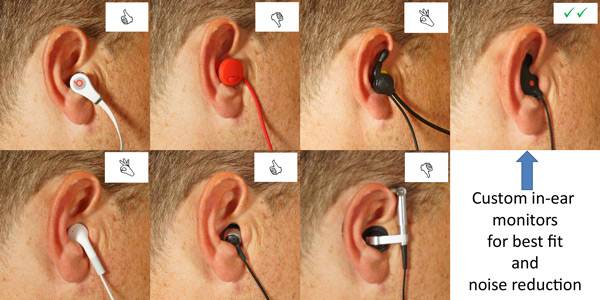
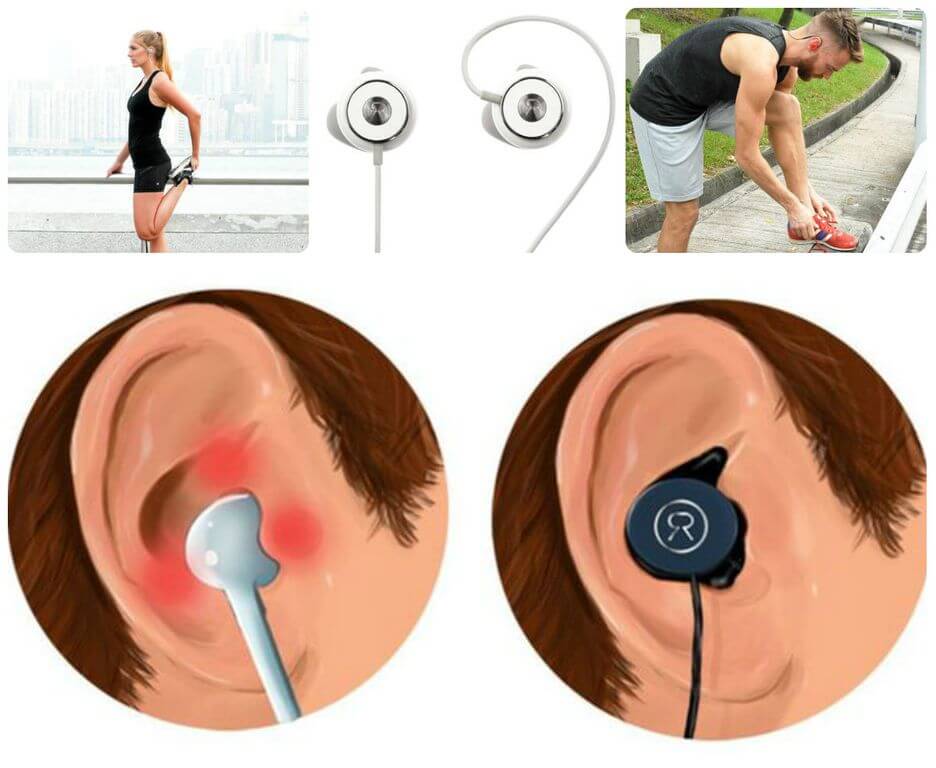
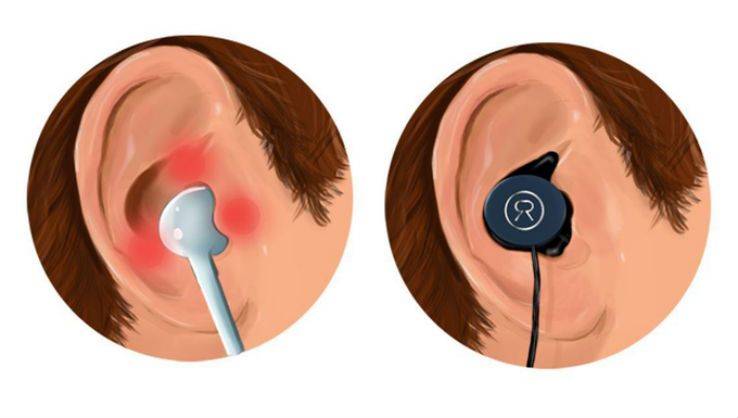
Замените вакуумные наушники вставными
Для поддержания слуха в здоровом состоянии важно, чтобы у него всегда был доступ к фоновым звукам, даже если их не хочется слышать вам. А если есть такая возможность, то идеальный вариант — приобрести большие наушники, которые полностью закрывают ухо
Они считаются наиболее безвредными из всех.

Разумеется, и с ними не нужно слушать музыку слишком громко. Если же такой вариант вам не подходит, в таком случае тщательно подходите к выбору приборов, чтобы они максимально удобно лежали в ухе, не давили, не натирали и не слишком собой заполняли.
И, наконец, не пользуйтесь наушниками дольше 1–2 часов в день. Если же такой возможности нет, обязательно делайте перерывы хотя бы на час.
Если ничего из этого не помогло, всё же придётся от них отказаться хотя бы на время и обязательно пойти к ЛОРу. Если дело в отите наружного или среднего уха, вам предстоит пройти терапию. Если проблема в серной пробке, её промоют специальным раствором.
Если виновата акустическая травма, вам, скорее всего, назначат аудиометрию и камертональные пробы.
Показания к началу Заместительной почечной терапии – гемодиализу:
- гиперкалиемия выше 6 ммоль/л, метаболичиский ацидоз, который не поддается коррекции;
- скорость клубочковой фильтрации (СКФ) 10 мл/мин и < , или уровень мочевины крови >36ммоль/л;
- уремический перикардит;
- жизнеопасная гипергидратация, отек легких рефрактерный к терапии мочегонными;
- наличие олигоанурии – выделения в сутки не более 0,5 л мочи даже при форсированном диурезе
- прогрессирующая уремическая энцефалопатия и/или нейропатия;
В дневном стационаре – отделении гемодиализа вам помогут:
- Определить причины возникновения почечной дисфункции;
- Определить патологические изменения: острая или хроническая недостаточность;
- Провести качественный медицинский осмотр;
- Назначить диагностику почечной недостаточности;
- Произвести лечение почечной недостаточности;
- Составить прогноз по окончанию лечения;
- Назначить профилактику почечной недостаточности.
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
- определение программы или метода диализа, в том числе с учетом степени тяжести основного и сопутствующих заболеваний и наличия инфекционных и неинфекционных осложнений;
- оценка функции доступа для диализа;
- изменение предписания лечения методами диализа в зависимости от клинического состояния пациента, функции доступа для диализа и изменения степени тяжести, сопутствующих заболеваний;
- динамическое наблюдение больных, получающих лечение методами диализа. Проведение антропометрии, измерение артериального давления, пульса, температуры тела, контроль функции доступа для диализа, состояния гидратации или верификация величины «сухого веса», дозы диализа, эффективного времени диализа, не восполняемой ультрафильтрации и других параметров процедуры диализа;
- назначение и оценку лабораторного и инструментального обследования для обеспечения контроля качества лечения;
- обеспечивает тщательное обследование больных с нарушением фосфорно-кальциевого обмена, вторичного гиперпаратиреоза, неконтролируемой артериальной гипертензией, проводится лечение интрадиализной гипертензии ежедневными сеансами гемодиализа, ГДФ- ONLINE;
- диализная терапия Минерально — костных нарушений дополняется современной фармакотерапией, в частности кальцимиметиками, несодержащими кальций фосфат-связывающими препаратами, активаторами рецепторов витамина Д;
- оценку риска развития осложнений, связанных с оказанием медицинской помощи методами диализа;
- выработку рекомендаций по тактике лечения и обследования;
- обеспечивает отбор, обследование и перевод больных на трансплантацию почки, при необходимости направляет в нефрологическое отделение потенциальных реципиентов и доноров для обследования на предмет возможности выполнения трансплантации;
- проводит обучение пациентов с хронической почечной недостаточностью и их родственников методам контроля и профилактики осложнений диализного доступа, а также осложнений хронической почечной недостаточности.
Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам
Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.
Лечение
Терапия заложенности ушей и отитов заключается в лечении основной причины заболевания:
- при воспалительном процессе в носовой полости и околоносовых пазухах назначается антибактериальная терапия, дополнительно назначают промывание назальной полости, что исключает заброс отделяемого в слуховую трубу при самостоятельном промывании, лечение ЯМИК-катетером, пункции верхнечелюстных пазух, физиопроцедуры;
- в случае обнаружения хронической патологии носовой полости или носоглотки, ведущей к закрытию устья слуховой трубы, проводится хирургическое лечение (аденотомия, вазотомия, септопластика и т.д.);
- для извлечения серной пробки или инородных тел врачом проводится промывание (под контролем зрения), либо инструментальное удаление инородного тела;
- при наружных отитах проводится промывание наружного уха, обработка его стенок противогрибковыми и антибактериальными препаратами;
- при дисфункции слуховой трубы или экссудата в барабанной полости необходимо проведение медицинских процедур: пневмомассаж тимпальной мембраны, продувание ушей по Политцеру, катетеризация евстахиевой трубы, парацентез или шунтирование барабанной перепонки;
- при нейросенсорной (сенсоневральной) тугоухости назначается курс сосудистой и витаминотерапии, для улучшения питания внутреннего уха и головного мозга.
Причины
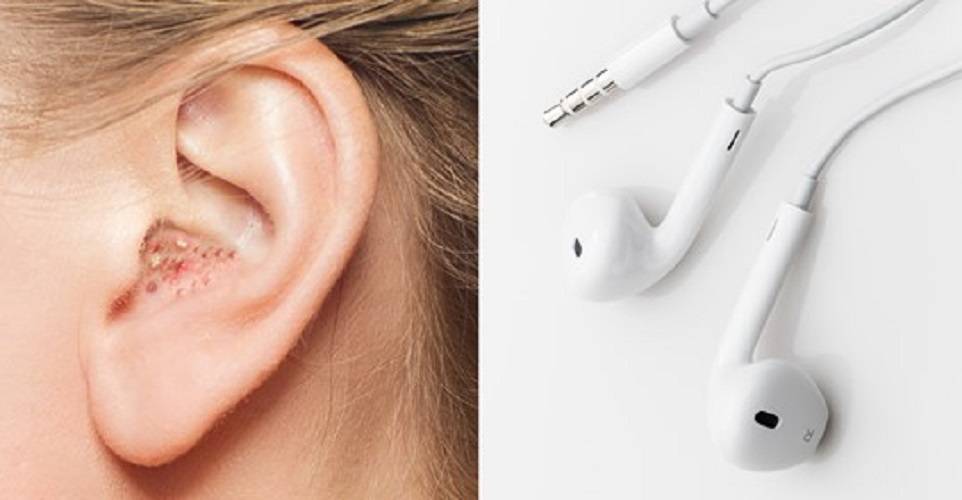
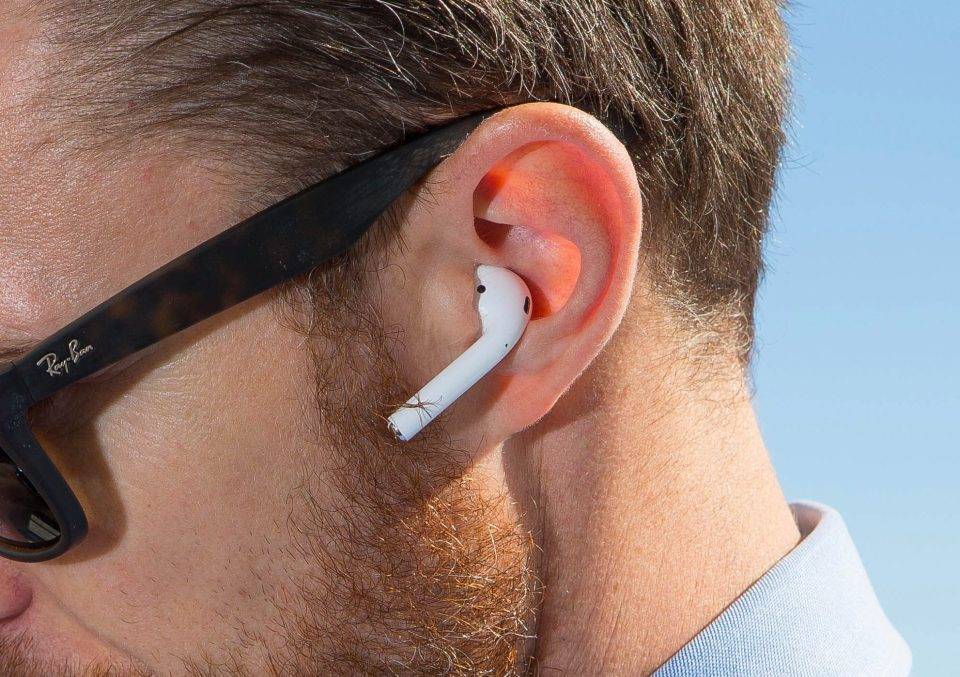
Весьма часто любители этого аксессуара сетуют на появление резких болей. При этом часто наблюдается покалывание наряду с ощущением давления в определенном месте. Болезненные ощущения от подобных приспособлений возникают по следующим причинам:

- Наличие у человека наружного или среднего отита. Такое ощущение может возникать на начальном этапе болезни, и человек попросту не будет догадываться о его существовании. В данном случае наушники, как это ни странно, выступают в роли помощников, так как вовремя обнаруженный недуг является ключом к успешной терапии и скорейшему выздоровлению. Почему болит ухо от наушников внутри?
- Серная пробка. Наличие таковой вполне может вызывать дискомфорт от наушников. Пробку обязательно требуется удалить. Лучше в этом случае обратиться к лору, который пропишет необходимые лекарственные препараты для закапывания в уши, а также возможно назначит физиотерапевтические процедуры. Еще почему уши болят от наушников?
- Из-за громкого прослушивания музыки. Это негативно отражается в целом на состоянии всего организма человека.
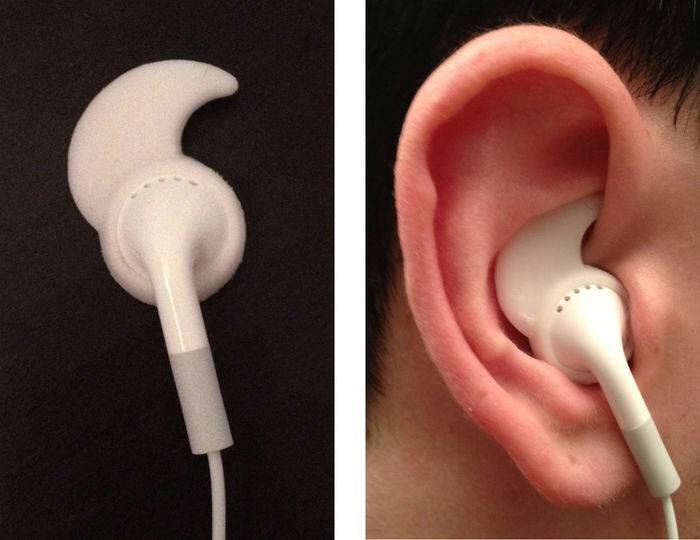
- Неправильно выбранные наушники. Дискомфортные ощущения могут приносить некачественные аксессуары. Учитывая то, что анатомия строения ушей и черепа разнится у каждого, наушники лучше всего подбирать под индивидуальные особенности своего организма.
Почему в наушниках болят уши, должен определять врач.
Вы не одиноки
Шум, звон, шипение, гул и прочие непонятные звуки в ушах, возникающие, как говорится, ни с того, ни с сего. Российской Национальной медицинской ассоциации оториноларингологов, странные звуки слышат время от времени до 45 % представителей взрослого населения. По факту каждый из нас хоть раз в жизни, да сталкивался с подобными ощущениями. У большинства они возникают и проходят неожиданно, бывают не часто и длятся не более 5 минут. Однако 8 % людей испытывают постоянный шум, а 1 % от него реально страдает, он им сильно мешает в жизни
Они-то скорее и доходят до врача, тогда как остальные предпочитают до последнего не обращать внимание. И тут начинается самое интересное…
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Лечение принципиально включает два направления: купирование приступа мигрени и профилактическое лечение, т.е. направленное на уменьшение частоты приступов. Последнее в свою очередь включает немедикаментозные методы и медикаментозные.
Немедикаментозные методы подразумевают избегание триггерных факторов, в том числе оптимизацию режима труда и отдыха, гигиену сна, прогулки на свежем воздухе и дозированные физические нагрузки.
Для медикаментозной профилактики используются препараты самых разных классов, поэтому доктор подбирает препарат с учетом индивидуальных особенностей пациента.
Профилактическая терапия подразумевает под собой ежедневный прием препарата на протяжении 6-12 мес.
Самой современной группой препаратов для профилактики мигрени являются моноклональные антитела, которые действуют на так называемый белок СGRP (кальцитонин-ген связанный пептид) или его рецептор. Этот белок – один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени.
Описанные препараты блокируют путь возникновения боли, в котором участвует белок CGRP. Препарат вводится в виде подкожной инъекции 1 раз в месяц.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
В нашем медицинском центре работают доктора, прошедшие специализированную подготовку по диагностике и лечению головной боли. Они установят диагноз, подберут необходимый курс лечения и определят стратегию профилактики головной боли.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациенту рекомендуется как до первого визита, так и во время лечения вести так называемый «дневник головной боли», который легко найти в сети интернет в свободном доступе. С его помощью можно отследить количество приступов в месяц, индивидуальные провоцирующие факторы, точные характеристики каждого приступа головной боли и в последующем отследить эффективность проводимого лечения.
Без квалифицированного лечения мигрени могут развиться осложнения – неврозы, психосоматические заболевания, депрессии. Может также присоединиться фоновая головная боль, плохо поддающаяся лечению.
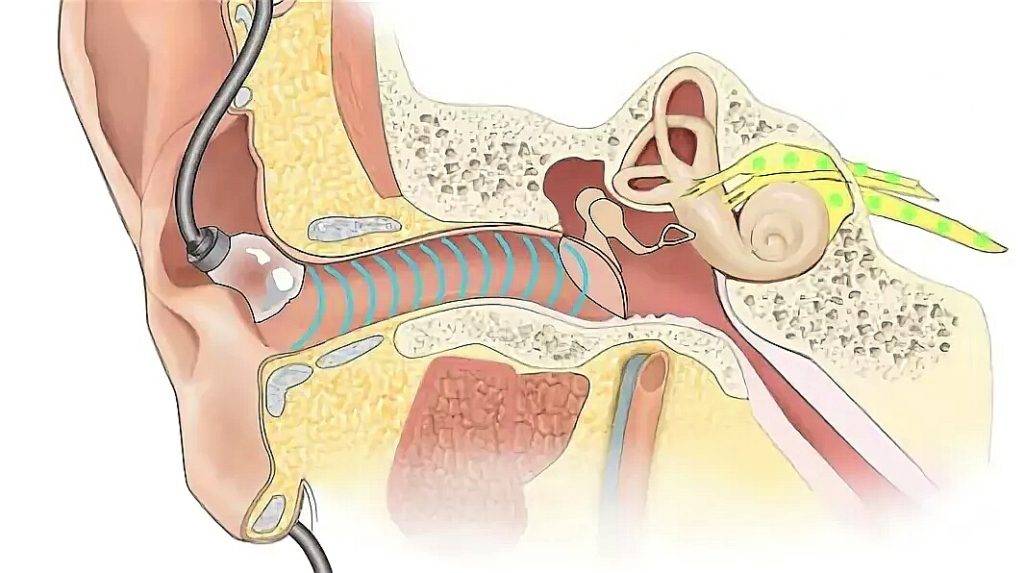
Оптимальная сила звука
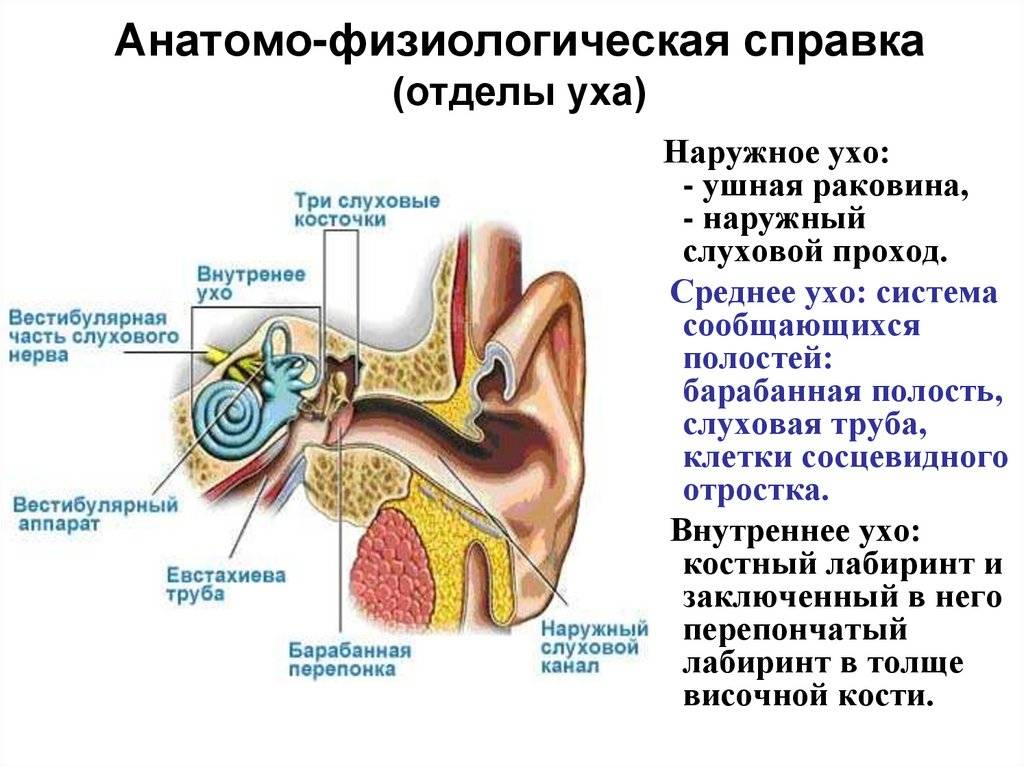
Строение нашего уха адаптировано к улавливанию самых тихих звуков — ушная раковина «собирает» шумы из окружающей обстановки и вместе с узким слуховым каналом усиливает их, барабанная перепонка, резонируя, также увеличивает интенсивность колебаний и передает их к слуховым косточкам. На каждом этапе поступающие звуки переносят своего рода «усилительную» обработку ухом, что позволяет нам хорошо слышать любые шорохи.
Работа слухового аппарата «настроена» природой на негромкие звуки, так, спокойный разговор силой в 30-35 дБ воспринимается нами комфортно, если же собеседник перейдет на крик силой в 65 дБ, в нашем органе слуха появятся неприятные ощущения.
Проблема использования наушников заключается в том, что мы стремимся при прослушивании полностью отгородиться от внешнего вида, чтобы окружающие шумы и звуки не мешали нам наслаждаться музыкой, фильмом или игрой. Между тем, такие «оптимальные» условия создаются при силе звука в 75-100 дБ, а наш орган слуха не приспособлен для обработки колебаний такой интенсивности. Особенно опасно подобное увлечение громкими звуками в гарнитуре для малышей — детским ушкам это способно принести колоссальный вред.
Постоянное прослушивание громких звуков в наушниках приводит к возникновению акустической травмы:
- Под действием интенсивных колебаний барабанная перепонка растягивается и теряет свою эластичность. После этого мембрана уже не сможет качественно передавать вибрации к слуховым косточкам, а значит — у любителей наушников появятся ощутимые проблемы со слухом.
- Особенно громкие звуки, поступившие в ухо через наушники, могут и вовсе привести к разрыву барабанной перепонки и смещению слуховых косточек.
- Длительное воздействие интенсивных колебаний на внутренний отдел органа слуха приводит к постепенному отмиранию звукопринимающих ресничек. Сначала страдают те, которые улавливают движения от высокочастотных звуков, а затем начинают страдать остальные.

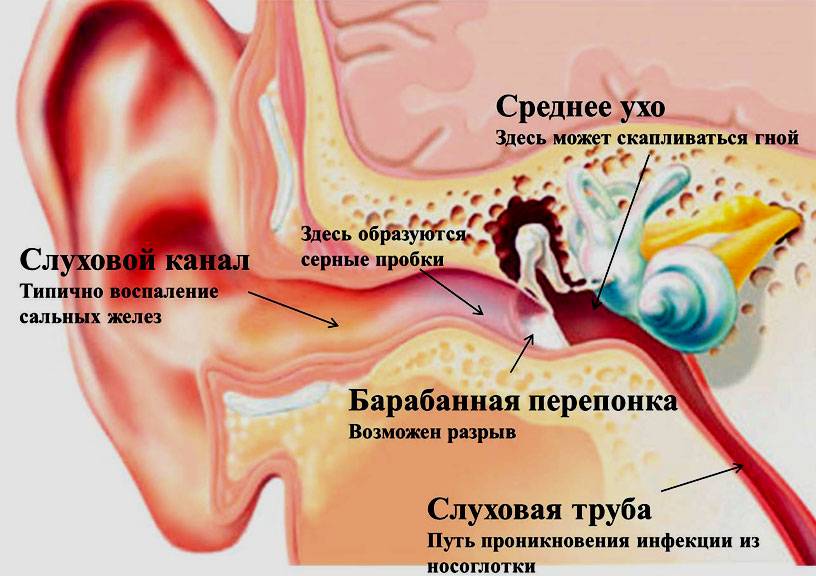
Что такое отит и как он проявляется?
Часто боль в ухе вызвана отитом – инфекционным воспалением слухового аппарата. Отоларингологи выделяют три формы заболевания:
- наружный отит. Заболевание наружного уха при котором в слуховом проходе образуется гнойный фурункул. Если не лечить воспаление, оно распространяется на барабанную перепонку, что вызывает не только боль, но и ухудшение слуха;
- средний отит. Развивается при проникновении инфекции в среднее ухо. Вызывает стреляющую боль, ощущение давления. У больного поднимается температура, возможно выделение гноя или сукровицы из уха;
- внутренний отит или лабиринтит. Средний отит может распространиться на внутреннее ухо и вызвать лабиринтит. Симптомы отита – сильные головные боли, потерю равновесия, головокружение.
Отиты могут быть острыми и хроническими. В острой стадии заболевание проявляется сильным жаром (38,5℃), слабостью, вялостью и апатией. Хронический отит приводит к постепенному снижению слуха, боль может быть не сильной, но постоянной.
2.Причины
Наименее опасной причиной можно считать аномально жидкую серу, – как в просторечье называют секрет церуминозных желез наружного слухового прохода. В силу индивидуальных особенностей и/или под действием некоторых раздражающих факторов серные железы могут вырабатывать защитную «смазку» в избыточных количествах и с атипичными реологическими свойствами. Такая ситуация, однако, также нуждается в обязательной консультации оториноларинголога.
Сравнительно редко встречается холестеатома – сложное по составу инкапсулированное образование из отмерших клеток, соединительной ткани и холестерина; это псевдоопухоль, которая в случае присоединившейся инфекции может приводить к оторее (отделяемое при холестеатоме имеет, как правило, специфический гнилостный запах).
Однако в подавляющем большинстве случаев при обследовании по поводу отореи в качестве причин выявляются воспалительные процессы в различных отделах органов слуха, носящие инфекционный (бактериальный, грибковый, вирусный, комбинированный), аллергический или смешанный инфекционно-аллергический характер:
- наружный отит;
- острый средний отит;
- хронический гнойный средний отит;
- экссудативный средний отит (скопление требующих выхода объемов негнойной жидкости);
- мастоидит (воспаление сосцевидного отростка височной кости);
- фурункулез наружного слухового прохода (бактериальная, обычно стафилококковая инфекция волосяных луковиц и/или сальных желез в слуховом проходе, которая нередко оказывается одним из первых симптомов сахарного диабета).
Непосредственной причиной отореи при гнойных и экссудативных «внутренних» отитах оказывается перфорация барабанной перепонки, что и открывает выход скопившимся массам.
Сравнительно реже встречаются:
- травматическая отоликворея (истечение спинномозговой жидкости из слухового прохода, обычно при переломе основания черепа);
- оторея, обусловленная прогрессирующим опухолевым процессом.
Причины
Причинами может быть воспалением ушного канала, в который происходит выпот воспаленных участков слухового прохода. Или это может быть инфекция среднего уха (средний отит) – при котором экссудат истекает из отверстия в барабанной перепонке.
В то время как воспаление ушного канала часто возникает в результате травмирующих манипуляций и последующего проникновения патогенов в поврежденные участки, воспаление среднего уха имеет бактериальные причины, которые вызывают этот симптом.
Оба типа воспаления обычно могут быть очень болезненными. В дополнение к выделению из уха могут добавляться общая слабость, лихорадка, (колющее) давление в ушах, снижение слуха, а также головокружение и нарушения равновесия.